一、部分数据更新至2017年;
二、修订了若干错误。
中国医疗制度的
理论分析、效果评价与改革方案
(第三版)
A Theoretical Analysis, Performance Evaluation,
And Reform Solution on Health Care System in China
Third Version
天则经济研究所
Research Team of Unirule Institute of Economics
2018年6月25日
本研究改革方案效果
·会将人均医疗费用从人均GDP的5.2%降低到了2.6%,降低幅度为49.9%。
·使保险覆盖的医疗费用水平从人均GDP的3.1%降低到0.4%,降低幅度为87%。
·如果以现有城镇职工的医疗保险扣款来表示,保险的扣款将从原来的工资总额的共9.5%降低到1.2%,这也大幅度降低了企业的负担。
·尽管改革后,个人在支付医疗费用的比例上多于改革前,但由于医疗费用整体上大幅度下降,他们实际支付的医疗费用也只略高于改革前,只有其112%。
摘 要
·医疗市场除了具有一般市场的特征外,还具有不确定性、价格缺乏弹性、信息不对称等特点。
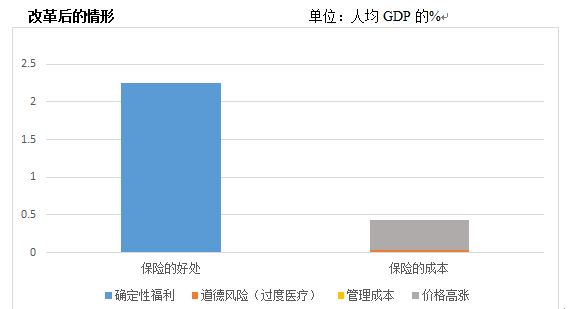
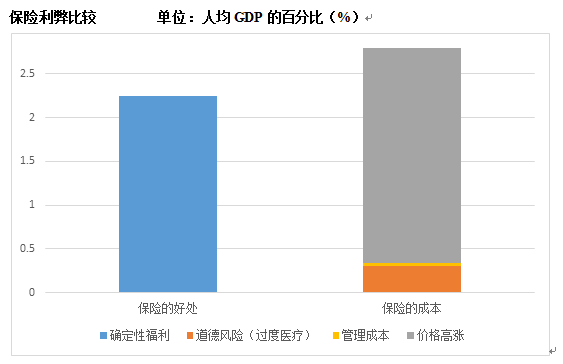
·医疗保险的目的,是通过整合和专业化,将个人在医疗方面的不确定性转化为可以预知概率分布的风险,消除不确定性,从而带来确定性效用。本研究估计,我国现有保险制度带来的确定性效用约为GDP的2.25%。
·由于保险降低了人们对医疗费用的共付率,使得人们倾向于“买贵”和“买多”,因而在总体上推动了医疗价格的上涨和对医疗服务与药品的过度需求,从而增加了医疗费用。
·保险制度推动我国医疗服务与药品价格上涨了73%,使消费者多购买了21%的医疗服务或药品,因而人均医疗费用将比没有保险情况下的医疗费用增加115%。
·虽然保险制度带来了相当于GDP的2.25%的福利增量,但与保险所带来的效率损失相抵,仍有约相当于GDP的0.44%的净损失,约为3611亿元。
·2016年,公费医疗体系约浪费了608亿元。
·医疗卫生机构行政管理费用,即卫生行政和医疗保险管理费不断上涨,2017年达到359亿元。
·人均医疗费用不断上涨,从2008年的占人均GDP的4.03%上涨为2017年的5.2%。2017年,全国卫生总费用已占GDP的6.4%。
·因而,仅对医疗保险的作用进行评判,似乎得不偿失。见下图。
·优质医疗资源不成比例地向大城市、大医院聚集,导致在空间配置的不合理,使得医疗的时间成本和其它非直接医疗成本明显偏高。2013年,将本地看病和异地看病多耗费的费用和时间加在一起,一年浪费了相当于4452亿元的资源。
·医生的人工费用增长低于人均GDP的增长。医生人工费用占人均GDP的比例从2002年的11.7%下降到2017年的3.2%。
·从总量上看,在我国医疗需求自1980年至2017年在医疗需求增长了45倍的情况下,卫生技术人员仅增长1.64倍。供给严重地小于需求。
·一般医疗资源在空间上的分布,总体上相对均衡。大体符合我国以人口为依据进行地区医疗资源配置规划方式。
·优质医疗资源空间分布是不均衡的,更多地配置在行政中心。且不均衡程度在增加。
·北京是在医疗财政分配体系中的“极不公正获益”者,而河南、安徽、河北、湖南、江西、贵州、广西、山东等省则是“不公正受损”者。
·医疗领域的财政分配体系的不公正性指数为0.335。按照我们的评价标准,这一得分的价值解读是“中”。
·公务员是医疗财政资金配置体系中的“极不公正获益”者;农民、城镇居民和城镇职工都是“不公正受损”者。
·本研究提出的医疗制度改革的基本原则是,以市场制度为基础,辅以政府管制。
(1)增加个人自付范围和共付率,让市场机制起更大作用;
(2)推进医疗市场的竞争;
(3)在市场机制起作用的情况下,让医疗服务的价格由市场制定;
(4)在医疗服务市场定价的前提下,完全放开药品价格;
(5)取消强制性的社会保险,借重商业保险机构;个人与机构自由选择医疗保障形式;
(6)政府财政要对最穷人口的医药费用进行补贴。
·本研究提出针对医疗保险制度的改革方案主要包括:
(1)取消门诊医疗费用的保险;可采取自掏腰包或个人账户的形式支付;
(2)取消起付线,将住院医疗费用保险的共付率提高到70%;
(3)建立国家大病重病救助保障基金,对当年医疗费用的自付部分超当年收入40%的人予以补助。
·根据本研究的模型测算,以2017年的数据为基准,本改革方案会带来抑制价格上涨62%的下行力量。约可节约14049亿元,为GDP的1.7%。
·带来抑制过度医疗约17.5%下行力量,相当于节约了3965亿元,约为GDP的0.48%。
·每人的医疗费用将节约1537元,约为人均GDP的2.6%,全国共可节约21364亿元的医疗费用。
·当年全部医疗费用的自付部分超过当年收入的40%的人,占全部人口的约2.45%;如果设立一个大病救助国家基金,其规模在2500亿元左右,约为全国GDP的0.3%。
·进一步打破垄断、鼓励竞争,即供给函数斜率(e)从 0.47变为2,则可每人进一步节约127元医疗费用,全国总共会节约1765亿元。
·医疗资源在空间上的配置有所改善,如果看病的路程和等待时间都缩短了一半,即本地看病时间从4小时缩短为2小时,将节约相当于2662亿元的时间价值;异地看病的路程和等待时间从12天半缩短到6天6小时,按2013年数据,将节约290亿元的时间价值。两者相加,共会因为资源在空间上的配置得到改善而减少2952亿元的时间价值的浪费。
·取消门诊(小病)保险减少了现有保险工作操作的2/3,按照2017年保险机构的经营管理费用359亿元计,也会节约经营管理费用达239亿。
·当医疗费用的上涨受到抑制,相当于大量资源得到了节约,保险的好处又会显露出来。见下图。
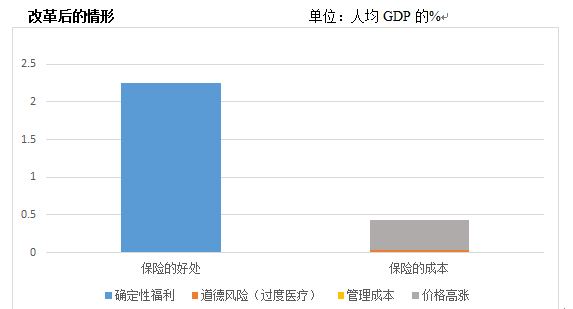
·总体而言,本改革方案会将人均医疗费用从人均GDP的5.2%降低到了2.6%,降低幅度为49.9%。
·本改革方案也将使保险覆盖的医疗费用水平从人均GDP的3.1%降低到0.4%,降低幅度为87%。如果以现有城镇职工的医疗保险扣款来表示,保险的扣款将从原来的工资总额的共9.5%降低到1.2%,这也大幅度降低了企业的负担。
·尽管改革后,个人在支付医疗费用的比例上多于改革前,但由于医疗费用整体上大幅度下降,他们实际支付的医疗费用也只略高于改革前,只有其112.3%。











